半月板とは
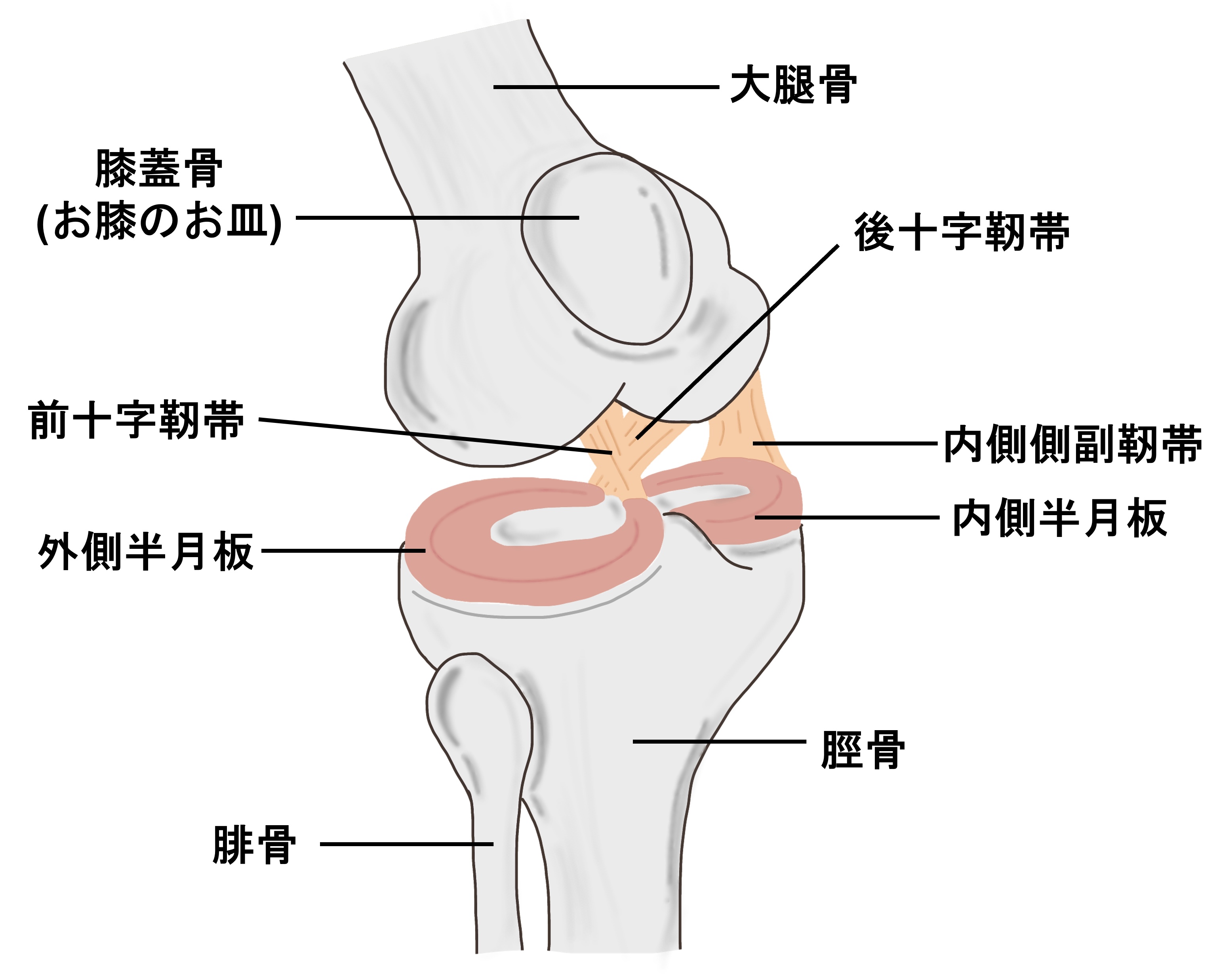
半月板は、膝関節の大腿骨と脛骨の間にあるC型をした弾性軟骨様の構造物です。
膝関節の内外側に内側半月板、外側半月板として存在し、クッションの役割と、膝を安定させるスタビライザーの役割を担っています。
半月板の辺縁部1/3には血流がありますが、中心部2/3には血流がなく、中心部の損傷が起こると自己修復は困難な組織です。
半月板が損傷している病態が半月板損傷であり、膝関節への強い衝撃や大きな負担、靱帯損傷に合併して半月板損傷は生じることがあります。
原因
半月板損傷は、膝への強い衝撃や大きな負担が原因で発症することがほとんどです。
スポーツなどの外傷から生じる場合と、加齢により半月板の質が低下し(変性)、傷つきやすくなっている状態に外力が加わって損傷する場合があります。
外傷による損傷(比較的強い受傷機転)
スポーツ・事故などによるケガが原因となるものが該当します。
膝に体重が加わっている状態でのひねり動作や衝撃が主な原因となります。
具体的には、ジャンプの着地、方向転換、キック動作で膝を急激に伸展する動作、これらの反復があります。
また、膝関節の靱帯損傷に合併して半月板損傷が生じる場合もあります。
競技特性も関与し、例えばサッカーでは、外側半月板損傷が多いと報告されています。
加齢性変化が関与する損傷(比較的弱い受傷機転)
こちらは、加齢によって半月板の質が低下し、クッション性が低下した結果生じるものです。
半月板は加齢により変性し、質が低下していきます。
変性により水分量が低下することで、クッションとしての役割が衰え、少しの衝撃でも損傷してしまうことがあります。
40歳以上になると半月板は水分量がかなり低下しますので、注意が必要です。
半月板損傷の病態

損傷原因、損傷形態も様々で、損傷形態により、水平断裂、縦断裂、横断裂、バケツ柄断裂、フラップ状断裂などと分類されます。
加齢による変性が主な原因であれば、変性断裂と呼ぶ場合もあります。
その他、最近では、半月板の後方付着部でおこる後角損傷なども注目されています。
(半月板が関節から内外側に逸脱してしまうこともあり、骨壊死と関連しているとする報告もあります。)
半月板損傷の状態によっては放置することでさらに関節軟骨を痛めることもあり、注意が必要です。
症状
半月板を損傷している場合、次のような症状が現れます。
- 膝が腫れる(関節水腫)
- 膝の内側、もしくは外側に痛みがある
- 膝をまっすぐ伸ばせない(ロッキングの可能性あり。)
- 正座やあぐらをかく姿勢ができない
- 何かひっかかるような違和感を感じる など
ロッキング現象
半月板損傷で特徴的なのは、激しい痛みとともに、膝が動かなくなってしまうロッキング現象です。
突然の痛みとともに、膝がロックされたようにある角度から動かなくなってしまいます。
これは損傷した半月板や軟骨のかけらが膝関節の間に挟まってしまった状態です。
ゆっくりと曲がる方向へ動かしているうちに、ロッキングが解除されることが多いですが、場合によっては外科的治療が必要になるケースもあります。
関節鏡下にロッキングを解除したり、半月板、軟骨の処置をしたりします。
診断
- 問診
受傷機転の確認を行います。 - 圧痛、可動域のチェック
損傷部の半月板に圧痛が生じることが多いです。ロッキングの有無、特定の角度で痛みが生じるかなどをチェックします。 - 徒手検査
McMurrayテストという検査を行い、特定肢位による痛みの誘発、クリックの有無をチェックします。内外側半月板を圧縮したり、牽引したりすることで症状が誘発されるかチェックします。同時に靭帯損傷の有無もチェックします。(各種ストレステスト) - レントゲン
半月板はレントゲンには写らず評価は困難ですが、変形性変化の有無をチェックします。外側関節裂隙が通常よりも広い場合には、円板状半月板も疑います。 - MRI
非侵襲的に半月板損傷の状態や合併する靭帯損傷、骨挫傷のチェックを行います。
治療
半月板損傷は症状によって必要な治療が変わります。
最終的には変形性膝関節症に至らないように治療計画を立てることが大切です。
保存療法
軽症の場合、急性期には安静、テーピングや装具、物理療法を行い、痛みを和らげるため、筋力低下防止目的でリハビリテーションを行うことを提案します。
リハビリテーションは患者さんの状況に合わせて目標設定を行います。
変形性膝関節症に伴う半月板の変性断裂の場合には、ヒアルロン酸を使用したり、水腫を伴う場合にはステロイド注射を行うことも考慮します。
手術療法
保存的治療を行なっても痛みがなかなか緩和せず、長引いた場合や、ロッキング症状になった場合には手術をすることも考慮が必要です。
具体的には、半月板を切除したり、損傷した半月板を縫合したりします。
半月板切除術
切除術では、関節鏡視下に必要最低限の半月板切除を行います。
縫合術と違い、術後の安静期間が短く、術後早期からリハビリテーションに取り組むことができます。
術後の回復が早いことが特徴ですが、半月板を切除した分、半月板のクッション機能、スタビライザー機能が低下し、関節にかかる負担が大きくなるため変形性膝関節症になりやすくなってしまいます。
切除手術を受けた場合は、退院後も膝関節の機能低下を防止するストレッチや筋力トレーニングを継続することが大切です。
半月板縫合術
損傷した半月板は縫合することで、本来の半月板機能を取り戻せる可能性があります。
ただし、半月板損傷の形態によっては縫合ができない場合もあるため執刀医に確認しましょう。(実際には手術時に関節鏡で観察してみないとわからない場合もあります。)
半月板の辺縁部1/3では血流がありますが、中心部2/3には血流がなく、手術の際には部位により切除術、縫合術、フィブリンクロット、PRPを使用することも考慮されます。
半月板縫合術の術後は縫合部が安定するまでは安静が必要になることも多く、その後のリハビリテーションが非常に大切です。
復帰までの期間について
一般的には、スポーツ復帰まで下記の期間を要することが多いです。
- 半月板切除術術後:2~3ヶ月程度
- 半月板縫合術術後:4~6ヶ月程度
スポーツレベルや種目によっても異なりますので執刀医とよく相談の上、復帰時期を決める必要があります。
人工関節置換術(TKA、UKA)
変形性膝関節症に伴う半月板の変性断裂からの症状の場合は、半月板処置よりも人工関節などで置換することを提案する場合もあります。
いずれの手術方法に関してもメリット、デメリットを執刀医の整形外科医師からしっかり説明を受けて行うことをお勧めします。
関連疾患
円板状半月板(discoid)
半月板は膝関節の大腿骨と脛骨の間にあり、通常は、三日月様の形状をしていますが、円板状半月では、中央部も覆われており、ほぼ丸い厚みのある板状をしています。
外側半月板に生じることがほとんどです。
アジア系人種に多く、数%~16%と頻度に関する報告はさまざまです。
日本人では5%程度と報告されています。
発症機転
軽微な外傷から発症することもありますが、外傷歴がはっきりしないことも多く、小児期から症状が現れることも多いです。
生涯を通して症状が現れない人もいます。
円板状半月は、通常の半月板よりも力学的に弱いため損傷しやすいとも報告されています。
症状
下記のような症状がみられます。
- 膝外側の痛みのために膝関節の屈曲伸展ができない
- 膝関節の引っかかり感
- 膝関節の腫脹
- 膝関節が外れたような脱臼感
- 膝関節の屈曲伸展時に半月板が引っかかってしまって動かせない(ロッキング現象)など
このような症状がある場合には整形外科専門医師の診察を受けてみることをお勧めします。
診断
半月板損傷に準じた診断を行います。
- レントゲン
外側の関節裂隙の拡大が特徴的です。 - MRI
半月板の形状と損傷の有無や部位の把握に非常に有用で、半月板の肥厚や特徴的な形状、損傷している場合には信号変化が確認できます。バケツ柄状断裂、フラップ状に断裂していることもしばしば認められます。
治療
半月板損傷に準じた治療を行います。
レントゲンやMRI検査を行い、円板状半月板と診断され、症状が持続したり、再発するようであれば関節鏡下の半月板手術を行うことを考慮します。
術式は、正常な半月板に近い形にする形成的切除術を行います。(バケツ柄損傷、フラップ)
半月板縫合術を併用するケースもあります。
術後
形成的切除術後は、術翌日から可動域訓練が開始されます。
半月板縫合術の併用がなければ、通常は術後1週間以内で全荷重歩行が許可されます。
スポーツ復帰には術後3~6ヶ月程度を要することが多いです。
執刀医師からの指示を守ってリハビリテーションを行うことが大切です。
膝内障
膝関節を構成する骨、関節軟骨、半月板、靭帯などに症状がある病態の総称です。
膝内部に何らかの原因がありそうな状況で診断されるアバウトな病態です。
症状を引き起こしている原因組織が特定されると、半月板損傷、靭帯損傷、たな障害、骨軟骨腫症などと正確な診断名がつけられます。
たな障害
膝関節内には胎生期に「内側滑膜ひだ」と呼ばれる滑膜様の組織が存在します。
この滑膜ひだが出生後にも遺残し、帯状、たな状の形態をとり、膝関節の内側壁を上下方向に走行していることがあり、整形外科領域で「たな」と呼ばれています。
この「たな」は無症状のことがほとんどですが、サイズが大きかったりすると膝関節に挟まったり、軟骨と接触することがあり、関節軟骨の軟化や潰瘍性変化をもたらし、階段昇降やランニングなどの際に痛みや弾発現象を引き起こすことがあり、「たな障害」と呼ばれます。
治療は、激しいスポーツは中止して経過観察し、痛みや炎症症状が継続するものにはステロイド注射を行うこともあります。
保存的治療に抵抗性の場合には関節鏡下にたな組織の切除術を行うこともあります。
当院でできること
- 身体所見、レントゲン、エコー検査からの診断
- 投薬、注射、補装具を使用した保存的治療
- 専門スタッフによるリハビリテーション
- 手術術後の回復リハビリテーション
診断から治療、その後のリハビリまで患者さんの症状に合わせて対応しておりますので、ご相談下さい。
当院でできないこと
当院では、MRIでの精査、手術加療はできません。
必要であれば専門外来に紹介させていただきます。
- 変形性頚椎症
- 頚椎椎間板ヘルニア
- ストレートネック(スマホ首)
- 頚椎捻挫(むち打ち損傷)、外傷性頚部症候群、寝違え
- 胸郭出口症候群
- 肘部管症候群
- テニス肘
- ゴルフ肘
- 野球肘
- 肘内障
- 肩腱板損傷・断裂
- 肩石灰沈着性腱板炎
- 肩関節周囲炎
(四十肩、五十肩) - 凍結肩(frozen shoulder)
・拘縮肩 - 頚肩腕症候群・肩こり
- ギックリ腰(急性腰痛症)
- 腰椎椎間板ヘルニア
- 腰部脊柱管狭窄症
- 脊柱側弯症
- 胸腰椎圧迫骨折
- 腰椎分離症・分離すべり症
- ガングリオン
- ドケルバン病
- ばね指
- 母指CM関節症
- 指変形性関節症(へバーデン結節、ブシャール結節)
- 手根管症候群
- ギオン管症候群(ギヨン管症候群、尺骨神経管症候群)
- 突き指・マレット指
- 膝半月板損傷
- 膝靭帯損傷
- 子どもの成長痛
- オスグット病
- 変形性膝関節症
- 足関節捻挫
- アキレス腱断裂
- 外反母趾
- 有痛性外脛骨
- モートン病(モートン神経腫)
- 足底腱膜炎
- Jones骨折(ジョーンズ骨折・第5中足骨近位骨幹部疲労骨折)
- 足部骨端症
- 扁平足(flat foot)・開張足
- 関節リウマチ
- 高尿酸血症と痛風発作
- ロコモティブシンドローム
- 骨粗鬆症
- グロインペイン症候群(鼠径部痛症候群)
- 大腿臼蓋インピンジメント症候群(FAI)
- 股関節唇損傷
- 変形性股関節症
- 大腿骨近位部骨折
- 運動器不安定症
- フレイル
- サルコペニア
- 子どもの成長痛
- モヤモヤ血管治療(動注治療)のご案内
- PFC-FD™療法(再生医療、バイオセラピー)のご案内
- ハイドロリリース・プロロセラピー(エコーガイド下)
- サイレントマニピュレーション(非観血的関節受動術)
- 労働災害保険(労災)での受診
- 交通事故での受診
- 第三者行為での受診




